Esta semana dediqué mi columna de Excélsior a comentar diferentes aspectos de las vacunas contra e SARS-COV-2, con énfasis en el cálculo de su eficacia en pruebas clínicas. Aquí encontrarán la columna e información adicional.
Eficacia de las vacunas (4 de febrero de 2021)
Como bien sabemos, el mundo entero se encuentra en una carrera contrarreloj para conseguir un conjunto de vacunas contra covid-19 que sean eficaces, económicas y manejables. Consideremos tan sólo cinco de las vacunas que ya han comenzado a utilizarse o están por hacerlo en diferentes países del mundo, incluido el nuestro: Pfizer-BioNTech, Moderna, Oxford AstraZeneca, Sputnik V y CanSino. Según datos de los respectivos laboratorios, compilados por la Organización Mundial de la Salud, estas vacunas tienen algunas diferencias que pueden afectar el reto logístico de su aplicación en grandes poblaciones.
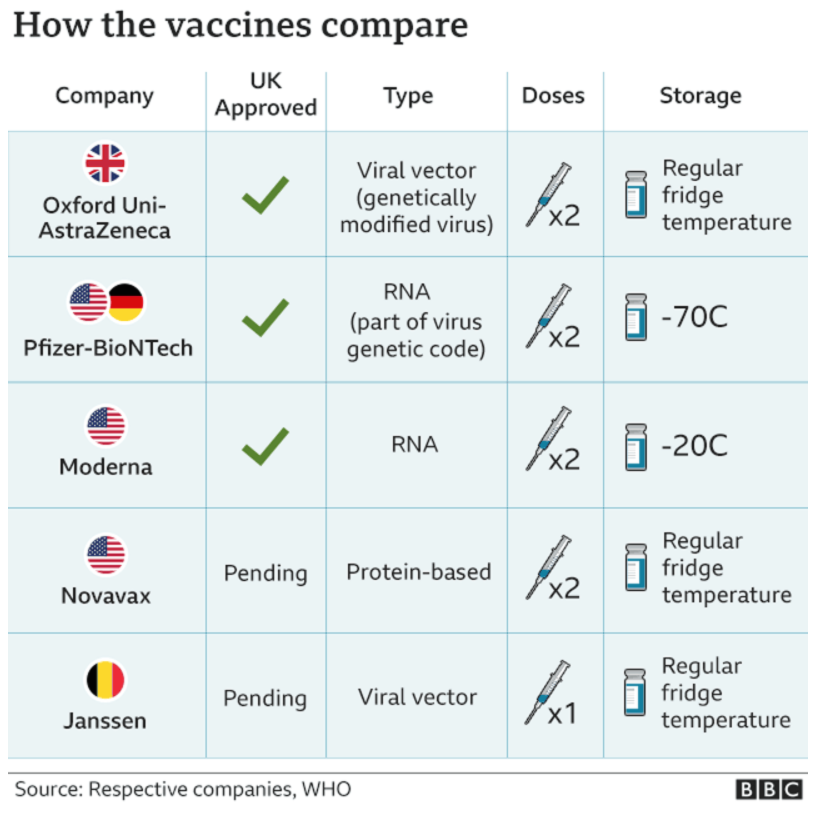
Por ejemplo, la vacuna de Pfizer fue la primera en ser aprobada para usos de emergencia en varios países, sin embargo, requiere ser almacenada a menos de setenta grados centígrados, lo cual dificulta su manejo y distribución en lugares que no cuenten con esa capacidad de ultracongelado. Por otro lado, la vacuna Moderna sólo requiere un enfriamiento de menos veinte grados, mientras que la de Oxford/AstraZeneca puede preservarse en refrigeradores comunes y corrientes, lo cual facilita mucho el reto logístico de su distribución y aplicación. La mayoría de las vacunas que están en desarrollo requieren de dos dosis, mientras que la vacuna china CanSino sólo requiere una dosis, lo cual facilitaría mucho su aplicación a población abierta.
Las vacunas requieren de rigurosos procedimientos de pruebas clínicas que garanticen tanto su seguridad como su eficacia —es decir, que no causen daño y que prevengan el contagio de un virus—, antes de que pueda autorizarse su uso en la población general. Es por ello que, en general, puede decirse que las vacunas que ya se están usando son confiables.
Sin embargo, el diablo siempre está en los detalles. Considere, por ejemplo, el dilema de política pública que implicaría para un gobierno elegir entre utilizar una vacuna barata, fácilmente refrigerable, de una sola dosis, pero que resultara de menor eficacia que otra vacuna relativamente más cara, que requiera mayor refrigeración y una doble dosis.
Las vacunas son confiables porque se evalúan con métodos experimentales. Las pruebas clínicas requieren separar, de manera aleatoria, dos grupos de personas con características sociodemográficas similares: un grupo de tratamiento, que recibirán la vacuna, y un grupo de control que sólo recibirá un placebo. Para no sesgar o contaminar los resultados, estas pruebas son de “doble ciego”: ni los pacientes ni quienes aplican la vacuna saben quién está en un grupo u otro. Ambos grupos deben seguir ciertos protocolos y están sujetos a observación durante cierto periodo para comparar la incidencia de la enfermedad u otros eventos en ambos grupos.
¿Cómo se calcula la eficacia de una vacuna? Para ilustrarlo, usaré como ejemplo el caso de la vacuna rusa Sputnik V, cuyos resultados de la tercera etapa de pruebas se dieron a conocer esta semana en la revista especializada The Lancet.
Entre septiembre y noviembre de 2020, 19,866 adultos participaron en las pruebas en 25 clínicas de Moscú. 14,964 personas recibieron ambas dosis de la vacuna Sputnik V, y 4,902 recibieron placebos. Tras 21 días de recibir la primera dosis, 16 personas vacunadas y 62 personas no vacunadas contrajeron covid-19: es decir, 0.11% de los vacunados frente a 1.26% de los no vacunados. Si dividimos el primer porcentaje entre el segundo, resulta que el riesgo relativo de contagio entre los vacunados es de 8.4% comparado con el de los no vacunados. Y de esa proporción se infiere que la eficacia estimada de la vacuna es de 91.6 por ciento. Ninguna de las 16 personas vacunadas que enfermaron fueron casos graves.
En el caso de las pruebas clínicas de la vacuna de Oxford/AstraZeneca ocurrió algo curioso: en Reino Unido, la eficacia estimada entre quienes recibieron sólo media dosis al inicio y una segunda dosis completa fue mayor que en los casos en que recibieron dos dosis completas: 90% vs. 60.3 por ciento. Por su parte, la eficacia observada en Brasil fue de 64.2 por ciento. Resultados como estos enfatizan la importancia de seguir haciendo pruebas clínicas en diferentes contextos.
Por todo lo anterior, es sumamente importante estar atentos a la efectividad de las diferentes vacunas, una vez que se apliquen a población abierta y bajo circunstancias relativamente menos controladas que en las pruebas clínicas. El éxito de los programas de vacunación depende de ello.
INFORMACIÓN ADICIONAL
El diseño experimental de las pruebas clínicas (randomized controlled trial – RCT) es el “estándar de oro” para inferir causalidad: Si 2 grupos de personas son estadísticamente similares en sus características observables, pero unos recibieron la vacuna (grupo tratamiento) y otros un placebo (grupo de control), las diferencias en la incidencia de la enfermedad son atribuibles a la vacuna.
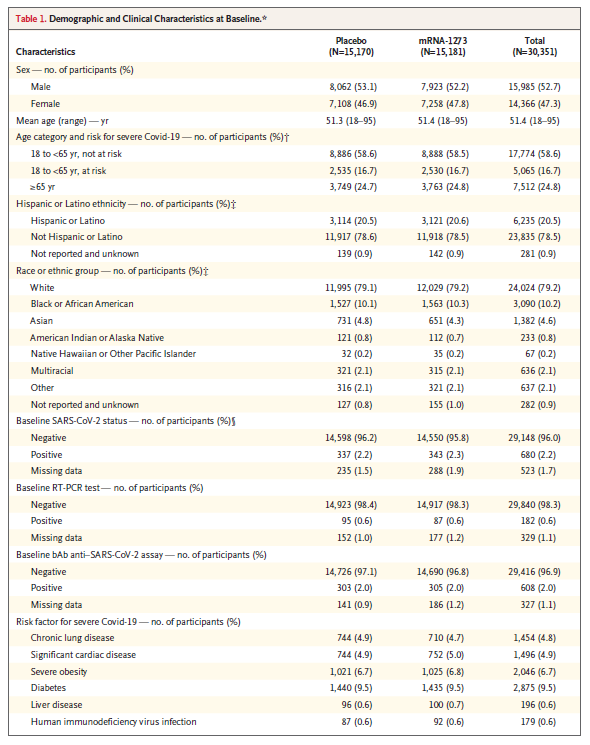
Por ejempo, este es el protocolo de las prueblas clínicas de la vacuna Moderna en EEUU: 30,420 participantes fueron asignados aleatoriamiente a dos grupos: unos recibirían 2 dosis de la vacuna, otros recibirían placebo. Al final, por distintas razones señaladas en la figura, solo pudieron 28,207 casos para el análisis.

Un paso muy importante es verificar que, desde la línea basal, el grupo que será vacunado y el grupo placebo sean estadísticamente similares en sus características observables: sexo, edad, comorbilidades, etc. Aquí el análisis en el caso de la prueba de Moderna:
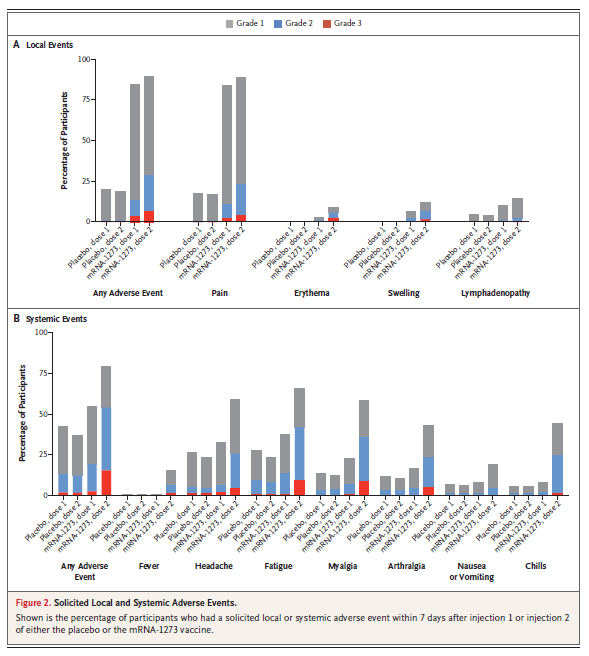
Para evaluar la seguridad de una vacuna se monitorean eventos adversos tras recibir la 1a o 2a dosis de la vacuna–se monitorea también a los que reciben el placebo, ojo, porque siempre debe haber un grupo de referencia o coomparación.
Por último, en una fecha de corte preestablecida, se evalúa la eficacia de la vacuna al comparar la incidencia de la enfermedad entre ambos grupos –vacunados y no vacunados. También se analiza la eficacia en subgrupos relevantes: sexo, grupos de edad, comorbilidades, etc. Aquí el ejemplo de Moderna:

La siguiente tabla resume a eficacia estimada en las pruebas clínicas de fase 3 de las vacunas Sputnik V, AstraZeneca y Moderna, así como las fórmulas empleadas. Noten las diferencias en el tamaño de los grupos experimentales y la incidencia o riesgo de cada grupo. Al aplicarse las vacunas a población abierta, en vez de eficacia, se habla de eficiencia de la vacuna. Usualmente, la eficacia de las pruebas clínicas es mayor a la eficiencia en población abierta, toda vez que durante las primeras se siguen protocolos y hay un monitoreo más exhaustivo que en el segundo caso.

FUENTES:
Prueba clínica vacuna Moderna: “Efficacy and Safety of the mRNA-1273 SARS-CoV-2 Vaccine”
Prueba clínica vacuna Sputnik V: “Safety and efficacy of an rAd26 and rAd5 vector-based heterologous prime-boost COVID-19 vaccine: an interim analysis of a randomised controlled phase 3 trial in Russia“
Prueba clínica vacuna Oxford/AstraZeneca: “Safety and efficacy of the ChAdOx1 nCoV-19 vaccine (AZD1222) against SARS-CoV-2: an interim analysis of four randomised controlled trials in Brazil, South Africa, and the UK”
